مشکلات ستون فقرات، به ویژه بیماری های مرتبط با دیسک بین مهره ای، از شایع ترین علل مراجعه به کلینیک های ارتوپدی و جراحی مغز و اعصاب در جهان هستند. طبق آمارهای منتشر شده توسط Mayo Clinic، حدود ۸۰٪ از افراد در طول زندگی خود حداقل یک بار درد کمر شدید را تجربه می کنند که بخش عمده ای از آن مربوط به اختلالات دیسک است. در این میان، بهره گیری از تخصص پزشکانی همچون دکتر حامد جوادیان که با تکیه بر دانش روز و بیش از هزاران جراحی موفق، هم تراز با استانداردهای مراکز بین المللی نظیر Johns Hopkins Medicine فعالیت می کنند، نقشی حیاتی در بازگشت بیماران به زندگی عادی دارد.
دیسک کمر چیست؟
در پاسخ به این سوال که دیسک کمر چیست، باید گفت دیسک ها بالشتک های لاستیکی مانندی هستند که بین مهره های ستون فقرات قرار گرفته اند. هر دیسک دارای یک هسته نرم و ژلاتینی (Nucleus Pulposus) و یک لایه بیرونی سخت (Annulus Fibrosus) است. وظیفه اصلی آن جذب ضربه و ایجاد انعطاف پذیری در ستون فقرات است.
به گزارش aans
“A herniated disc occurs when the gel-like center of a spinal disc pushes through a crack in the tougher exterior casing.”
فتق دیسک زمانی رخ می دهد که مرکز ژله مانند دیسک ستون فقرات از طریق ترکی در پوشش خارجی سخت تر به بیرون فشار داده شود.
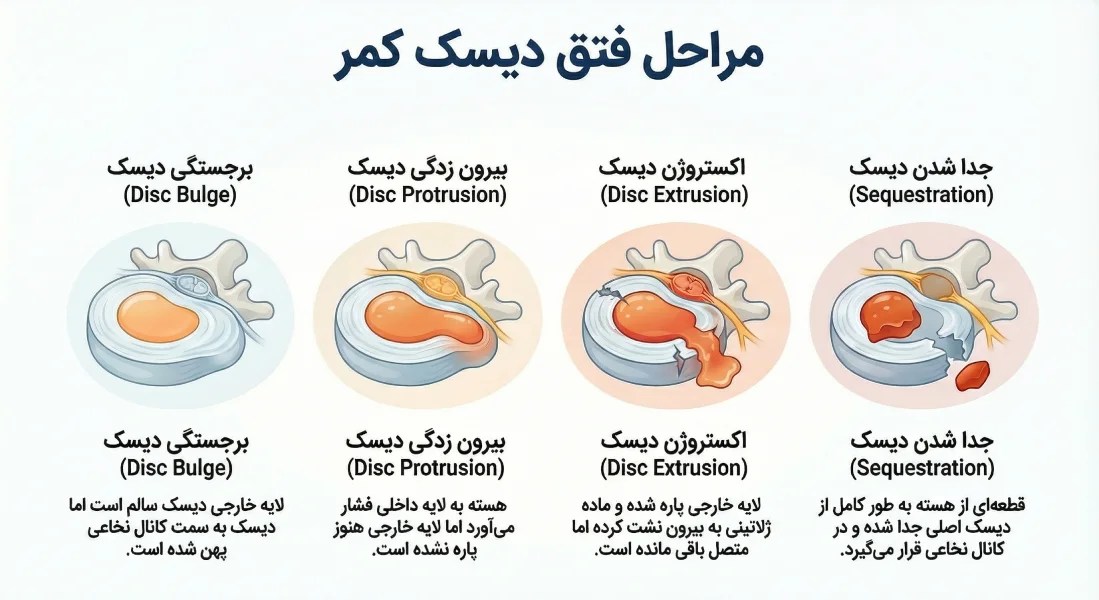
انواع مشکلات دیسک کمر کدام اند؟
آسیب های دیسک بر اساس شدت جابه جایی هسته و وضعیت لایه بیرونی به دسته های مختلفی تقسیم می شوند که تشخیص دقیق هر یک برای تعیین استراتژی درمان ضروری است.
-
برجستگی دیسک (Disc Bulge): در این حالت، لایه خارجی دیسک هنوز سالم است اما دیسک به سمت کانال نخاعی پهن شده و حدود ۵۰٪ یا بیشتر از محیط دیسک را درگیر می کند که معمولا ناشی از فرآیندهای دژنراتیو است.
-
بیرون زدگی یا پروتروژن (Disc Protrusion): پروتروژن زمانی رخ می دهد که هسته دیسک به لایه داخلی آن فشار می آورد اما هنوز لایه خارجی پاره نشده است؛ در این وضعیت، عرض پایه بیرون زدگی بیشتر از عمق آن است.
-
اکستروژن (Disc Extrusion): اکستروژن مرحله ای است که در آن لایه بیرونی دیسک پاره شده و ماده ژلاتینی داخل آن به بیرون نشت می کند، اما همچنان به بدنه اصلی دیسک متصل باقی مانده است.
-
جدا شدن یا سکستریشن (Sequestration): در این وضعیت، قطعه ای از هسته دیسک که خارج شده، به طور کامل از دیسک اصلی جدا شده و در فضای کانال نخاعی جابه جا می شود که می تواند منجر به فشار شدید عصبی گردد.
به گزارش webmd
“Most disc problems occur in the lower back (lumbar spine), although they can also happen in the neck (cervical spine).”
اکثر مشکلات دیسک در بخش تحتانی کمر (ستون فقرات کمری) رخ میدهد، اگرچه ممکن است در گردن (ستون فقرات گردنی) نیز اتفاق بیفتد.
بیماری دیسک کمر در چه سنی دیده می شود؟
اگرچه دیسک کمر می تواند هر سنی را تحت تأثیر قرار دهد، اما طبق داده های آماری، بیش از ۷۵٪ موارد ابتلا در رده سنی ۳۰ تا ۵۰ سال مشاهده می شود. در افراد زیر ۲۰ سال، تنها در ۳٪ موارد ممکن است به دلیل تروما یا ژنتیک رخ دهد، در حالی که در افراد بالای ۶۰ سال، ۹۰٪ تغییرات دیسک ناشی از فرسایش طبیعی (Spondylosis) است.
دیسک کمر بیشتر در کدام مهره ها اتفاق میافتد؟
بیش از ۹۵٪ از موارد فتق دیسک در بخش تحتانی کمر، بهویژه در سطوح L4-L5 و L5-S1 رخ می دهد. دلیل این موضوع تحمل بیشترین وزن بدن و بیشترین میزان تحرک در این دو مهره تحتانی است که آن ها را مستعد آسیب پذیری بیشتری می کند.
علائم دیسک کمر
شناخت علائم دیسک کمر اولین گام در درمان موفق است. این علائم بسته به محل فشار بر عصب و شدت آسیب دیسک متفاوت است. در بسیاری از موارد، نشانه دیسک کمر ابتدا به صورت دردهای مبهم شروع شده و سپس تشدید میشود.
روند طبیعی پیری و فرسایش دیسک
با افزایش سن، دیسکها بخشی از آب خود (حدود ۱۵٪ تا ۲۰٪ محتوای آبی) را از دست میدهند که باعث کاهش انعطافپذیری و آسیبپذیری آنها در برابر فشارهای فیزیکی میشود.
فشار بیش از حد و مکرر به کمر
بلند کردن اجسام سنگین با تکنیک اشتباه یا چرخش ناگهانی کمر، فشار هیدرواستاتیک داخل دیسک را تا ۳۰۰٪ افزایش داده و منجر به پارگی آنی لایه فیبری می شود.
آسیب ناگهانی یا تروما
حوادث رانندگی یا سقوط از ارتفاع میتواند باعث وارد آمدن نیروی ناگهانی به ستون فقرات شده و منجر به اکستروژن یا سکستریشن فوری دیسک در افراد سالم شود.
سبک زندگی
بیتحرکی و افزایش وزن (BMI بالای ۳۰) ریسک ابتلا را تا ۴۵٪ افزایش می دهد؛ زیرا عضلات ضعیف شکم و کمر نمی توانند به خوبی از ستون فقرات حمایت کنند.
عوامل ژنتیکی
تحقیقات نشان می دهد که ژنتیک در ۶۰٪ موارد تخریب دیسک نقش دارد؛ برخی افراد بهطور مادرزادی دارای لایههای فیبری ضعیف تری در اطراف دیسک های خود هستند.
وضعیت نامناسب بدن
نشستن طولانی مدت پشت میز (بیش از ۸ ساعت در روز) بدون رعایت اصول ارگونومیک، فشار بر دیسک های کمری را نسبت به حالت ایستاده تا ۴۰٪ افزایش می دهد.
شایع ترین علائم دیسک کمر چیست؟
در پاسخ به اینکه شایع ترین علائم دیسک کمر چیست، باید به دردی اشاره کرد که از ناحیه کمر شروع شده و به باسن و پاها منتشر می شود. این حالت که به درد رادیکولار معروف است، در ۸۵٪ بیماران مبتلا به فتق دیسک گزارش شده است. همچنین، علایم اولیه دیسک کمر ممکن است شامل گرفتگی های عضلانی صبحگاهی باشد.
علائم دیسک کمر خفیف به چه شکلی بروز میکند؟
در مراحل ابتدایی، علائم دیسک کمر خفیف معمولاً به صورت دردهای گذرا پس از فعالیت بدنی یا نشستن طولانی مدت ظاهر می شود. بیمار ممکن است احساس “خستگی” در کمر داشته باشد که با استراحت کوتاه بهبود می یابد. در این مرحله، اثرات دیسک کمر هنوز به اعصاب حرکتی نرسیده است.
شایع ترین نشانه های دیسک کمر
برای درک بهتر، باید بدانیم درد دیسک کمر به کجا می زند؟ معمولاً این درد در مسیر عصب سیاتیک حرکت میکند.
کمر درد
این درد می تواند تیز یا مبهم باشد و معمولاً با عطسه، سرفه یا نشستن طولانی مدت تشدید می شود. کمردرد اولین دلیل دیسک کمر برای مراجعه بیماران است.
درد سیاتیک
دردی که از کمر به سمت ران و ساق پا تیر می کشد. در بیش از ۹۰٪ موارد، این درد ناشی از درگیر شدن ریشه های عصبی در ناحیه L5 یا S1 است.
بی حسی یا گزگز
احساس “سوزن سوزن شدن” یا بیحسی در انگشتان پا یا بخش های خاصی از ساق پا که نشان دهنده اختلال در سیگنال رسانی حسی عصب تحت فشار است.
مقایسه علائم دیسک کمر و دیسک گردن
جدول مقایسه علائم دیسک کمر و دیسک گردن به شرح زیر است:
| ویژگی | دیسک کمر (Lumbar) | دیسک گردن (Cervical) |
|---|---|---|
| محل درد | باسن، ران، ساق و مچ پا | شانه، بازو، ساعد و دست |
| علائم حسی | گزگز در انگشتان پا | بیحسی در انگشتان دست |
| تشدید درد | با خم شدن به جلو یا نشستن | با چرخاندن سر یا نگاه به بالا |
| ضعف عضلانی | دشواری در راه رفتن روی پاشنه/پنجه | ضعف در قدرت مشت کردن یا بلند کردن اشیا |
پیشگیری از ابتلا به دیسک کمر چگونه است؟
پیشگیری همواره موثرتر از درمان است. رعایت موارد زیر ریسک نیاز به جراحی را تا ۶۵٪ کاهش می دهد:
- حفظ وزن ایدهآل (کاهش فشار بر مهرههای L4 و L5).
- ورزش منظم برای تقویت عضلات کور (Core Muscles).
- استفاده از صندلیهای ارگونومیک در محیط کار.
- ترک سیگار (نیکوتین جریان خون به دیسک را کاهش داده و فرسایش را تسریع میکند).
تشخیص دیسک کمر
برای یافتن علت بوجود آمدن دیسک کمر، معاینه فیزیکی دقیق توسط جراح متخصص ضروری است. روش های تشخیصی شامل:
- MRI: دقیقترین روش (طلایی) برای مشاهده بافت نرم و دیسک با دقت بالای ۹۵٪.
- نوار عصب و عضله (EMG/NCS): برای بررسی میزان آسیب به اعصاب محیطی.
- سیتی اسکن: برای بررسی ساختارهای استخوانی در صورت عدم امکان انجام MRI.
درمان دیسک کمر
درمان از روشهای محافظهکارانه شروع شده و در صورت عدم پاسخدهی، به سمت جراحی پیش میرود. متخصصانی مانند دکتر حامد جوادیان با اولویت قرار دادن روش های غیرتهاجمی، تنها در موارد ضروری (کمتر از ۱۵٪ بیماران) جراحی را پیشنهاد میدهند.
درمان غیر جراحی دیسک کمر
بیش از ۸۰٪ بیماران با درمان های غیرجراحی طی ۶ تا ۱۲ هفته بهبود می یابند. این درمان ها شامل مدیریت درد و فیزیوتراپی تخصصی است.
۱- استراحت کوتاه مدت و اصلاح فعالیت ها
استراحت مطلق برای درمان دیسک کمر نباید بیش از ۴۸ ساعت به طول بیانجامد، زیرا بی تحرکی طولانی مدت باعث آتروفی (تحلیل) عضلات حمایت کننده ستون فقرات می شود. در این بازه، بیمار باید از فعالیت های تنشی مانند خم شدن، چرخش ناگهانی و بلند کردن اشیاء سنگین خودداری کرده و به تدریج فعالیت های سبک روزانه را تحت نظر پزشک آغاز کند.
۲- مسکن های بدون نسخه
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا ناپروکسن، با کاهش التهاب در اطراف ریشه عصب، به کنترل درد دیسک کمر در مراحل اولیه کمک می کنند. این داروها اگرچه علائم دیسک کمر خفیف را تسکین می دهند، اما باید به صورت دوره ای مصرف شوند تا از عوارض گوارشی جلوگیری شده و تنها به عنوان بخشی از پروتکل جامع درمانی در نظر گرفته شوند.
۳- کمربندهای طبی
استفاده از ارتزها یا کمربندهای طبی (Lumbosacral Corset) می تواند با محدود کردن دامنه حرکتی مهره های آسیب دیده، فشار مکانیکی را از روی دیسک برداشته و به کاهش اسپاسم عضلانی کمک کند. با این حال، استفاده مداوم از آنها توصیه نمی شود، زیرا تکیه بیش از حد به کمربند میتواند منجر به تنبلی عضلات شکمی و کمر شده و روند بهبودی طبیعی را به تأخیر بیندازد.
درمان جراحی دیسک کمر
در صورتی که عوارض دیسک کمر شامل ضعف حرکتی یا دردهای غیرقابل کنترل باشد، جراحی توسط دکتر حامد جوادیان با تکنیک های میکروسکوپی انجام می شود.
۱- میکرودیسککتومی (Microdiscectomy)
این روش که استاندارد طلایی جراحی دیسک است، توسط دکتر حامد جوادیان با استفاده از میکروسکوپ های پیشرفته و از طریق برشی بسیار کوچک (حدود ۲ تا ۳ سانتیمتر) انجام می شود. در این تکنیک، تنها بخشی از دیسک که به عصب فشار می آورد خارج شده و به دلیل آسیب حداقلی به بافت های اطراف، بیمار معمولاً در همان روز یا روز بعد از بیمارستان مرخص می گردد.
۲- دیسککتومی باز (Open Discectomy)
در موارد پیچیده تر که فتق دیسک وسیع است یا نیاز به آزادسازی فضای بیشتری در کانال نخاعی وجود دارد، جراح از روش دیسککتومی باز استفاده می کند. این روش به جراح اجازه می دهد تا دید مستقیم و وسیع تری نسبت به ریشه های عصبی داشته باشد و برای بیمارانی که دچار پارگی های گسترده یا سکستریشن دیسک شده اند، کارایی بسیار بالایی دارد.
۳- لامینکتومی/لامینوتومی (Laminectomy/Laminotomy)
در این جراحی، بخشی از لایه استخوانی پشت مهره (لامینا) برداشته می شود تا فضای کانال نخاعی افزایش یافته و فشار مستقیم از روی نخاع یا ریشه های عصبی برداشته شود. این تکنیک به ویژه زمانی کاربرد دارد که علائم دیسک کمر با تنگی کانال نخاعی همراه شده و بیمار در هنگام راه رفتن دچار دردهای شدید و ناتوان کننده در پاها می شود.
۴- فیوژن ستون فقرات (Spinal Fusion) یا خشک کردن مهرهها
در صورتی که برداشتن دیسک منجر به ناپایداری مهره ها شود، از روش فیوژن برای اتصال دائمی دو یا چند مهره با استفاده از پیچ و مهره های مخصوص (Pedicle Screws) استفاده می شود. این جراحی حرکت دردناک بین مهره ها را متوقف کرده و با ایجاد یک ساختار استخوانی واحد، از آسیب مجدد به اعصاب در موارد شدید دژنراسیون جلوگیری می کند.
۵- جایگزینی دیسک مصنوعی (Artificial Disc Replacement – ADR)
این متد مدرن به جای جوش دادن مهره ها، دیسک آسیب دیده را با یک پروتکل متحرک جایگزین می کند تا دامنه حرکتی طبیعی ستون فقرات حفظ شود. این تکنیک ریسک فرسایش مهره های مجاور را کاهش داده و برای بیماران جوان تری که تمایل دارند انعطاف پذیری کمر خود را پس از جراحی به طور کامل حفظ کنند، گزینه ای ایده آل است.
۶- سایر روشهای کمتهاجمی (Other Minimally Invasive Techniques)
روش هایی مانند لیزر دیسککتومی (PLDD) یا تزریق اوزون در فضای دیسک، برای مواردی که بیرون زدگی دیسک هنوز به مرحله پارگی کامل نرسیده، کاربرد دارند. این تکنیک ها بدون نیاز به بیهوشی عمومی و برش جراحی انجام شده و با کاهش فشار داخلی دیسک، باعث عقب نشینی بخش برجسته و رفع فشار از روی عصب می شوند.
ورزش هایی مناسب دیسک کمر
ورزش باید تحت نظر متخصص انجام شود. تمرینات زیر معمولاً توصیه میشوند:
- تمرینات ویلیامز: برای کاهش گودی کمر.
- تمرینات مککنزی: برای رانده شدن دیسک به سمت مرکز (Centralization).
- آبدرمانی: کاهش وزن روی دیسکها در حین حرکت.
مزایا و معایب درمان دیسک کمر
درمانهای غیرجراحی بدون عوارض بیهوشی هستند اما ممکن است زمان بر باشند. در مقابل، جراحی نتایج سریعی در رفع درد دارد اما نیاز به دوره نقاهت (معمولاً ۲ تا ۴ هفته) و مراقبت های پس از عمل دارد. نرخ موفقیت جراحی توسط جراحان مجرب عضو انجمن اروپا، نظیر دکتر حامد جوادیان، بسیار بالا و با کمترین ریسک بازگشت است.
برای دیسک کمر به چه دکتری مراجعه کنیم؟
تشخیص اولیه و جراحی باید توسط جراح و متخصص مغز و اعصاب و ستون فقرات انجام شود. دکتر حامد جوادیان، فارغ التحصیل دانشگاه شهید بهشتی و عضو انجمن جراحان ایران و اروپا، با بهرهگیری از تکنولوژی های روز در بیمارستان تندیس جردن، انتخابی مطمئن برای تشخیص علت ایجاد دیسک کمر و درمان آن هستند.
نتیجه گیری
دیسک کمر وضعیتی قابل درمان است که در صورت تشخیص زودهنگام و مراجعه به متخصص، کیفیت زندگی بیمار به سرعت بازیابی میشود. انتخاب جراح با تجربه که از متدهای نوین میکروسکوپی استفاده میکند، کلید موفقیت در درمان است.


